 Sarkome können praktisch in allen Körperregionen entstehen. Entsprechend unterschiedlich sind die Symptome, die bei verschiedenen Subtypen auftreten können. Wichtigstes Ziel ist es daher: Jeder Patient muss korrekt diagnostiziert und entsprechend seiner speziellen Tumorsituation die optimalste Therapie erhalten.
Sarkome können praktisch in allen Körperregionen entstehen. Entsprechend unterschiedlich sind die Symptome, die bei verschiedenen Subtypen auftreten können. Wichtigstes Ziel ist es daher: Jeder Patient muss korrekt diagnostiziert und entsprechend seiner speziellen Tumorsituation die optimalste Therapie erhalten.
Deshalb fordern sowohl Experten als auch Patientenorganisation, dass Patienten mit Verdacht auf Sarkom oder mit definitiver Diagnose unbedingt in spezialisierten Sarkom-Zentren behandeln werden müssen.
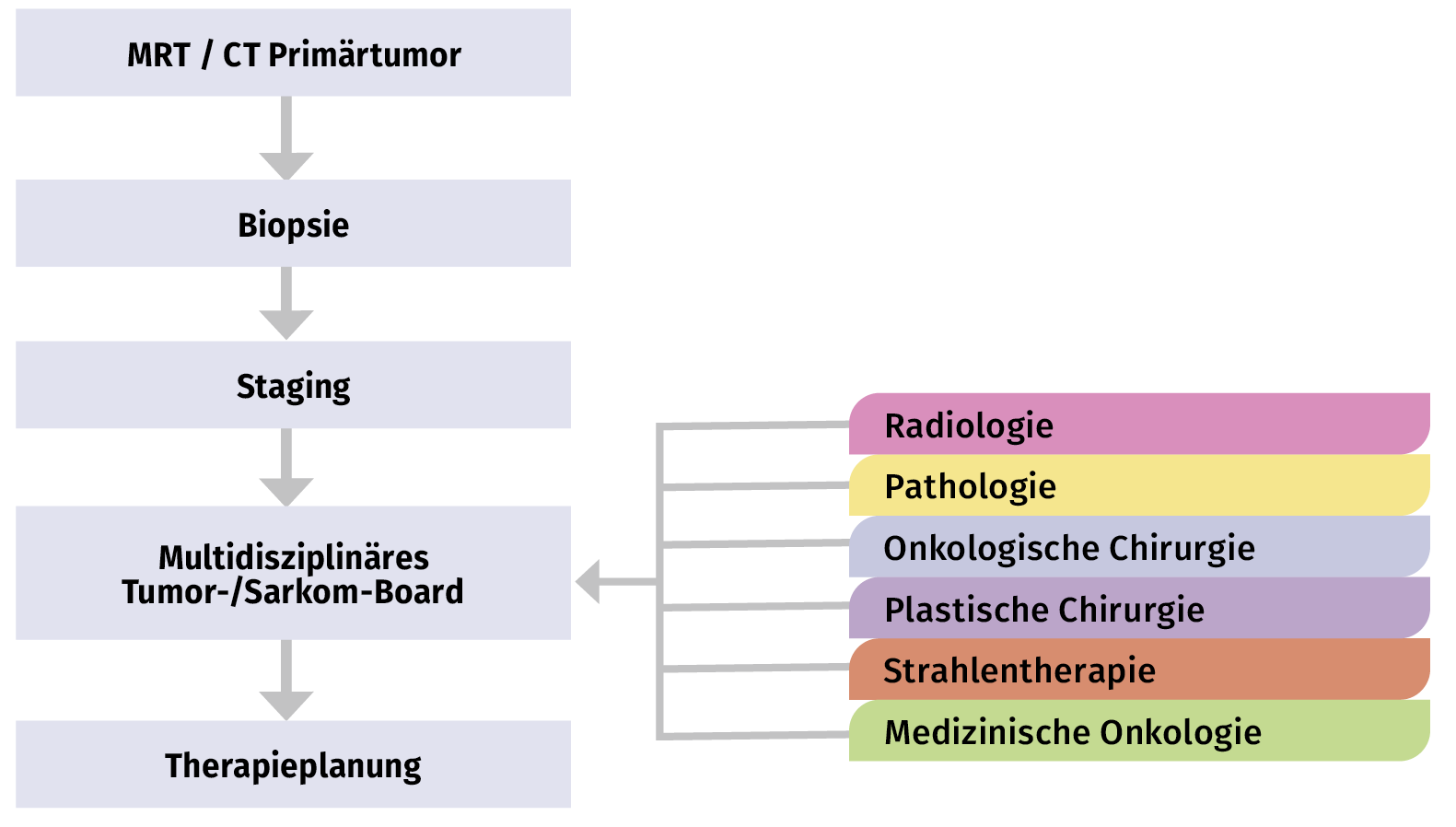
- Um die optimale Therapiestrategie festlegen zu können, müssen verschiedene Fachleute einbezogen werden (interdisziplinäre Behandlungsplanung)
- Dies sollte unbedingt in Fachzentren für Sarkome und/oder innerhalb von Netzwerken mit multidisziplinärem Fachwissen erfolgen
- Solche Zentren sind in der Regel auch an klinischen Studien beteiligt. Klinische Studien stellen für bestimmte Patienten Chancen auf andere oder sogar neue Therapiemöglichkeiten dar.
- Die Überweisung an solche Zentren sollte sofort dann erfolgen, wenn der Verdacht auf ein Sarkom besteht. Dies bedeutet, dass alle Patienten mit einer Weichteilraumforderung oder mit einer oberflächlichen Weichgewebeläsion > 2 cm in ein Sarkom-Zentrum überwiesen werden sollten.
Behandlungsoptionen
Für die Behandlung von Weichgewebesarkomen stehen verschiedene Therapien zur Verfügung, die je nach Sarkom-Subtyp und Erkrankungsstadium eingesetzt werden. Das generelle, therapeutische Vorgehen bei Weichgewebesarkomen erfolgt in der Regel „multimodal“. Das bedeutet, dass verschiedene Therapieverfahren bausteinweise, im Wechsel und/oder sinnvoll aufeinander abgestimmt miteinander kombiniert werden.
Die wesentlichen Säulen der Behandlung von Weichgewebesarkomen:
- Operation
- Bestrahlung
- Medikamentöse Therapien (Chemotherapien und neue Therapien)
- Klinische Studie
Daneben gibt es weitere, z.T. spezielle medizinische Angebote, die in der Regel ergänzend in der Sarkom-Behandlung eingesetzt werden. Dazu gehören z.B.:
- Regionale Tiefen-Hyperthermie
- Isolierte Extremitätenperfusion (ILP)
- Schmerztherapien
- Bekämpfung von Nebenwirkungen von Chemo-, Strahlen- oder neuen Therapien
- Psychologische Angebote und Entspannung
Ebenso wie die Erkrankung selbst kann auch die Behandlung einen schwerwiegenden Eingriff in die körperlichen Abläufe darstellen. Sowohl eine Operation einschließlich Vorbereitungen und Nachwirkungen, als auch Strahlen- und Chemotherapie können Nebenwirkungen und Folgen haben. Daher ist es wichtig, die Behandlungsrisiken genau mit den behandelnden Ärzten zu besprechen. Dabei gilt es abzuwägen, ob der mögliche Nutzen einer Behandlung die Risiken überwiegt.
Systematische Therapieplanung bei Weichgewebesarkomen
Chirurgie
Lokales Therapieverfahren
 Die Operation (Resektion) spielt eine zentrale Rolle in der Behandlung von nahezu allen Weichgewebesarkomen. Sie ist die älteste Form der Therapie und sicherlich auch die wirksamste: Die meisten Heilungen werden noch immer durch die Chirurgie oder durch die Kombination der Operation mit Bestrahlung und/oder medikamentöser Therapie erreicht.
Die Operation (Resektion) spielt eine zentrale Rolle in der Behandlung von nahezu allen Weichgewebesarkomen. Sie ist die älteste Form der Therapie und sicherlich auch die wirksamste: Die meisten Heilungen werden noch immer durch die Chirurgie oder durch die Kombination der Operation mit Bestrahlung und/oder medikamentöser Therapie erreicht.
So ist die sogenannte R0-Resektion (siehe unten) bei den Weichgewebesarkomen noch immer das beste prognostische Kriterium.
Chirurgische Techniken werden meist aus verschiedenen Gründen eingesetzt. Ziel kann es z.B. sein, den Primärtumor oder andere Tumorherde (Läsionen) bzw. Metastasen zu entfernen oder Beschwerden zu vermeiden oder zu lindern.
|
INFO Resektionsstufen: Als Resektion bezeichnet man die komplette oder teilweise Entfernung eines Organs oder Gewebeabschnitts durch eine Operation. Die Resektion von Tumoren lässt sich unterteilen in:
|
Lokales Therapieverfahren
 Ziel der Strahlentherapie ist es, Tumorgewebe lokal bzw. regional zu zerstören. Grundsätzlich kann sie bei Sarkomen vor, während oder nach der Operation eingesetzt werden. Für etliche Sarkome gilt die Kombination aus Operation und Bestrahlung inzwischen als Standard, um den Tumor unter Kontrolle zu bringen. Die Bestrahlung zielt z.B. darauf ab, ein lokales/regionales Wiederauftreten (Lokal-Rezidiv) zu vermeiden. Solche Rezidive können sich aus verbliebenen, mikroskopisch kleinen Zellen entwickeln. Strahlentherapie wird aber auch angewendet, um benachbarte Läsionen zu zerstören, die operativ nicht entfernt werden konnten.
Ziel der Strahlentherapie ist es, Tumorgewebe lokal bzw. regional zu zerstören. Grundsätzlich kann sie bei Sarkomen vor, während oder nach der Operation eingesetzt werden. Für etliche Sarkome gilt die Kombination aus Operation und Bestrahlung inzwischen als Standard, um den Tumor unter Kontrolle zu bringen. Die Bestrahlung zielt z.B. darauf ab, ein lokales/regionales Wiederauftreten (Lokal-Rezidiv) zu vermeiden. Solche Rezidive können sich aus verbliebenen, mikroskopisch kleinen Zellen entwickeln. Strahlentherapie wird aber auch angewendet, um benachbarte Läsionen zu zerstören, die operativ nicht entfernt werden konnten.
Die alleinige Bestrahlung wird nur sehr selten zur Behandlung von Weichgewebesarkomen eingesetzt. Wenn eine Operation nicht möglich ist – Tumoren sind nicht oder nur eingeschränkt operabel – kann Bestrahlung primär sinnvoll sein.
|
INFO Die Dosiseinheit in der Strahlentherapie heißt Gray (Abkürzung Gy). Die Dosierung hängt von der Strahlenempfindlichkeit des entsprechenden Sarkoms ab. Meist liegt sie zwischen 40 und 70 Gy. Welche Gesamtdosis für den einzelnen Patienten und seine Erkrankung sinnvoll ist, legt der behandelnde Radioonkologe vor Behandlungsbeginn fest. Diese Gesamtdosis wird in Einzelsitzungen, also „Einzelportionen“ gegeben. Man spricht von Fraktionierung. |
Medikamentöse systemische Therapien
Welche medikamentöse Therapie zum Einsatz kommt richtet sich nach verschiedenen Kriterien. Dazu gehören:
- Zulassungsstatus und Nachweis der Wirksamkeit (ggf. bei bestimmten Subtypen)
- Verfügbare Daten zum Ansprechen einzelner Medikamente bei bestimmten Sarkom-Subtypen (Daten aus klinischen Studien)
- Erfahrungen der behandelnden Sarkom-Experten, insbesondere bei sehr seltenen Sarkom-Typen
- Stadium der Erkrankung und die Zielsetzung der Behandlung
- Mögliche vorhandene andere Erkrankungen, welche die Gabe bestimmter Medikamente ausschließen bzw. einschränken
- Die zu erwartenden Nebenwirkungen und Folgen der Behandlung, ggf. auch basierend auf vorangegangenen Therapie-Erfahrungen
- Und nicht zuletzt: Lebenssituation, Wünsche, Präferenzen und Einstellungen des jeweiligen Patienten. Diese wird ein erfahrener und verantwortungsvoller Sarkom-Experte in die Therapieempfehlung mit einbeziehen
Chemotherapie
 Eine Chemotherapie kann, abhängig vom Stadium der Erkrankung, verschiedene Zielsetzungen verfolgen: Sie kann eingesetzt werden, um zu heilen (kurativ), um vor (neoadjuvant) oder nach der Operation zu unterstützen (adjuvant) oder um zu lindern (palliativ). Chemotherapien (Zytostatika) wirken systemisch, also auf den ganzen Körper, und können auf verschiedene Art verabreicht werden: In Tabletten- oder Kapselform, per Spritze oder per Infusion. Dies kann sowohl ambulant als auch stationär erfolgen.
Eine Chemotherapie kann, abhängig vom Stadium der Erkrankung, verschiedene Zielsetzungen verfolgen: Sie kann eingesetzt werden, um zu heilen (kurativ), um vor (neoadjuvant) oder nach der Operation zu unterstützen (adjuvant) oder um zu lindern (palliativ). Chemotherapien (Zytostatika) wirken systemisch, also auf den ganzen Körper, und können auf verschiedene Art verabreicht werden: In Tabletten- oder Kapselform, per Spritze oder per Infusion. Dies kann sowohl ambulant als auch stationär erfolgen.
Zytostatika können einzeln (Monotherapie), kombiniert (Polychemotherapie/Kombinationstherapie) oder in einer bestimmten Abfolge (Sequenztherapie) verabreicht werden. Die Festlegung der Dosierung erfolgt entweder nach Milligramm pro Tag (Tabletten, Kapseln) oder durch Berechnung nach Körperoberfläche (X mg je m2 Körperoberfläche).
Zugelassene Zytostatika (Chemotherapien) zur Behandlung von Weichgewebesarkomen:
|
Doxorubicin, Ifosfamid, Dacarbazin (DTIC), PEG-liposomales Doxorubicin (Kaposi-Sarkome) |
|
Trabectedin/Yondelis® als Zweitlinientherapie nach Doxorubicin/Ifosfamid |
|
Eribulin/Halaven® bei Liposarkomen als Zweitlinientherapie nach Doxorubicin/Ifosfamid |
|
Substanzen mit Zulassungen für andere Indikationen, aber dokumentierter Wirksamkeit bei Weichgewebesarkomen: |
|
Docetaxel/Gemcitabin, Gemcitabin, Paclitaxel, Trofosfamid, Actinomycin D (bei Kindern), Aromatasehemmer |
|
Bei Sarkomen zugelassene, zielgerichtete Therapien: |
|
Pazopanib/Votrient® bei allen fortgeschrittenen Weichgewebesarkomen außer Liposarkomen in der Zweitlinie |
|
Larotrectinib/Vitrakvi® und Entrectinib (Rozlytrek®) bei Tumoren mit einer Fusion in den neurotrophen Tyrosin-Rezeptor-Kinase-Genen (NTRK-Genen) |
|
Imatinib/Glivec® bei Gastrointestinalen Stromatumoren (GIST) und bei Dermatofibrosarcoma Protuberans (DFSP) |
|
Sunitinib/Sutent® bei GIST als Zweitlinientherapie |
|
Regorafenib/Stivarga® bei GIST als Drittlinientherapie* |
|
Avapritinib/Ayvakit® bei GIST mit Exon 18 D842V Mutation |
* Der Hersteller Bayer hat den Vertrieb von Regorafenib in Deutschland eingestellt. Patienten können das Medikament über einen Einzelimport dennoch (weiter) erhalten.
Neue Chemotherapien
Trabectedin/Yondelis®
Über viele Jahre gab es bei den Chemotherapien zur Behandlung von Sarkomen wenig innovative Therapien. Im Jahr 2007 erteilte die europäische Zulassungsbehörde EMA Trabectedin (Yondelis®) die Marktzulassung zur Behandlung von fortgeschrittenen Weichteilsarkomen. „Fortgeschritten” bedeutet, dass der Krebs begonnen hat, sich auszubreiten. Trabectedin kann angewendet werden, wenn die Behandlung mit Chemotherapeutika der Erstbehandlung (Erstlinientherapie) nicht mehr wirkt, oder bei Patienten, denen diese Arzneimittel nicht verabreicht werden können.
Bei Weichgewebesarkomen beträgt die empfohlene Dosis von Trabectedin 1,5mg pro m2 Körperoberfläche (berechnet nach Größe und Gewicht des Patienten). Der Wirkstoff wird als Infusion verabreicht und kann, im Gegensatz zu anderen Chemotherapeutika, so lange gegeben werden, wie ein Nutzen für den Patienten zu beobachten ist.
Der Wirkstoff Trabectedin ist eine künstliche (synthetische) Version einer Substanz, die ursprünglich aus einem Meerestier, der „Seescheide“ (Ecteinascidia turbinata), gewonnen wurde.
Eribulin/Halaven®
Eribulin wurde 2016 zur Behandlung des fortgeschrittenen Liposarkoms zugelassen. Voraussetzung für den Einsatz des Zytostatikums ist, dass der Tumor nicht operiert werden kann oder schon Metastasen gebildet hat und die Patienten bereits eine mit Chemotherapie z.B. mit Doxorubicin (ein so genanntes Anthrazyklin) erhalten haben.
Eribulin wird als Lösung durch regelmäßige Injektionen in Zyklen von 21 Tagen und als alleinige Therapie (Monotherapie) verabreicht. Die Dosierung beträgt 1,23 mg/m2 Körperoberfläche.
Die Behandlung mit Eribulin konnte bei diesem Tumortyp und in dieser Situation erstmals einen deutlichen (statistisch signifikant) Überlebensvorteil zeigen – gerade bei Patienten, die einen aggressiven Tumortyp aufwiesen und bereits (stark) vorbehandelt waren.
Zielgerichtete Therapien
 Das Prinzip der gezielten Krebstherapie ist es, besondere Merkmale und Eigenschaften von Krebszellen zu erforschen, welche auf gesunden Körperzellen nicht vorkommen. So kann man Medikamente entwickeln, die gezielt Krebszellen bekämpfen und gesunde Zellen verschonen. Dabei wird beispielsweise ausgenutzt, dass Krebszellen meist Veränderungen in ihrer Erbsubstanz aufweisen (Mutationen), welche zu veränderten Proteinstrukturen der Krebszellen führen.
Das Prinzip der gezielten Krebstherapie ist es, besondere Merkmale und Eigenschaften von Krebszellen zu erforschen, welche auf gesunden Körperzellen nicht vorkommen. So kann man Medikamente entwickeln, die gezielt Krebszellen bekämpfen und gesunde Zellen verschonen. Dabei wird beispielsweise ausgenutzt, dass Krebszellen meist Veränderungen in ihrer Erbsubstanz aufweisen (Mutationen), welche zu veränderten Proteinstrukturen der Krebszellen führen.
Zu diesen neuen, spezifischen Medikamenten zählen beispielsweise so genannte monoklonale Antikörper. Sie können sich gegen Proteine richten, die an der Oberfläche von Krebszellen ausgebildet werden und so das Tumorwachstum hemmen. Oder sie hindern den Tumor daran, neue Blutgefäßen zu bilden, die der Krebs für sein Wachstum benötigt (Anti-Angiogenese).
Da diese „tumorspezifischen“ Merkmale auf gesunden Zellen meist kaum oder gar nicht vorkommen, ist die gezielte Krebstherapie in der Regel gleichsam schonend und wirksam.
Je besser man also derzeit die unterschiedlichen Mutationen der verschiedenen Sarkom-Subtypen erforscht, desto eher wird man künftig in der Lage sein, für einzelne Sarkom-Arten zielgerichtete Therapien anbieten zu können. Daher sind auch bei bestimmten Sarkom-Subtypen diese neueren Therapien auf dem Vormarsch.
Bekannte zielgerichtete Therapien
Prominente Beispiele von wirksamen „Target-Therapien“ in der Onkologie kommen bereits aus dem Bereich Weichgewebesarkome: Patienten mit GIST (Gastrointestinale Stromatumoren) werden seit 2002 mit dem Tyrosinkinase-Inhibitor Imatinib (Glivec® oder Gleevec™) mit sehr guten Ergebnissen behandelt. Seit 2006 bzw. 2014 stehen für diese Erkrankung auch die Multikinase-Inhibitoren Sunitinib (Sutent®) und Regorafenib (Stivarga®*) zur Verfügung. Imatinib ist bei GIST sowohl für die metastasierte Situation als auch für die prophylaktische (adjuvante) Therapie zugelassen. Eine weitere Zulassung von Imatinib besteht zur Behandlung des Sarkom-Subtyps Dermatofibrosarcoma Protuberans (DFSP).
Nach neueren Erkenntnissen könnte Imatinib auch zur Behandlung des Sarkom-Subtyps Desmoid (Aggressive Fibromatose) geeignet sein.
Neue zielgerichtete Therapien
Pazopanib (Votrient®)
Im August 2012 wurde Pazopanib (Votrient®) in Europa zur Behandlung aller Weichgewebesarkome zugelassen, mit Ausnahme des Liposarkoms und GIST, sowie verschiedener seltener Subtypen. Erwachsene Patienten mit metastasierter Erkrankung, die vorher mit Chemotherapie behandelt wurden, oder solche, die innerhalb von einem Jahr nach einer neoadjuvanten Therapie (Behandlung vor Operation) einen Krankheitsfortschritt aufwiesen, können mit Pazopanib behandelt werden.
Das „Small Molecule“ greift an den Rezeptor-Tyrosinkinasen VEGF-R, PDGF-R und c-kit an und kann so die Blutgefäßneubildung von Tumoren verhindern (Anti-Angiogenese).
Als Angiogenese bezeichnet man das Wachstum von kleinen Blutgefäßen (Kapillaren). Solide Tumoren wie die Sarkome sind abhängig von einem mitwachsenden Kapillarnetz, das den Tumor mit Sauerstoff und Nährstoffen versorgt. Ohne neue Blutgefäße kann der Tumor nicht weiter wachsen. Deshalb versucht man mit Angiogenese-Hemmern wie Pazopanib, diese Gefäßneubildung zu verhindern und so das Tumorwachstum zu stoppen.
Larotrectinib (Vitrakvi®)
Im September 2019 hat die Europäische Gesundheitsbehörde EMA (European Medicines Agency) den Wirkstoff Larotrectinib zugelassen. Es handelt sich dabei
um den ersten oralen Tropomyosin-Rezeptor-Kinase (TRK)-Hemmer. Er kommt bei Tumoren zum Einsatz, die eine sehr seltene Genmutation aufweisen: eine Fusion
in den neurotrophen Tyrosin-Rezeptor-Kinase-Genen (NTRK-Genen). Diese seltene, genetische Veränderung kann unter anderem bei Kindern mit der Diagnose „Infantiles Fibrosarkomen“ sowie bei etwa 1% der Sarkome im Erwachsenalter vorliegen.
Die Zulassung von Larotrectinib gilt für erwachsene Patienten und Kinder, die Tumoren mit dieser Genmutation aufweisen, bereits Metastasen haben, für die eine Operation nicht infrage kommen oder keine alternative Behandlungsmöglichkeit haben. Auch Patienten, die nach einer Therapie einen Krankheitsfortschritt hatten, können das neue Medikament erhalten. Drei Studien wurden zu Larotrectinib bei erwachsenen Patienten und Kindern durchgeführt. Die Wirkung war schnell und nachhaltig – sowohl bei Erwachsenen als auch bei Kindern. Das Medikament wurde insgesamt gut vertragen, am häufigsten wurden als Nebenwirkungen ein Anstieg der Leberenzyme, Müdigkeit, Erbrechen oder Schwindel beobachtet.
Mit dem Medikament hält eine neue Herangehensweise in die Krebsmedizin Einzug: Für den behandelnden Arzt ist nicht in erster Linie die Lage des Primärtumors
entscheidend, sondern ob der Tumor eine bestimmte Mutation – in diesem Falle NTRK – trägt. Man spricht hier von „Präzisionsonkologie“.
Wichtig zu wissen ist dabei: Die NTRK-Genfusion, die Basis für den Einsatz von Larotrectinib ist, ist insgesamt extrem selten. Dies stellt die Mediziner vor einige
Herausforderungen und unbeantwortete Fragen: So ist noch unklar, welche Patienten tatsächlich auf die Mutation untersucht werden sollten, wer die Untersuchungen durchführt und durchführen kann, wer bzw. ob sie bezahlt werden etc.
Aus diesem Grund bitten wir Sarkom-Patienten, sich mit ihren Fragen ausschließlich an ausgewiesene Sarkom-Zentren zu wenden. Hier kann man genau klären,
ob Patienten überhaupt getestet werden sollten und ob im weiteren Prozess eine Therapie mit Larotrectinib in Frage kommt.
Olaratumab (Lartruvo®)
Olaratumab ist ein so genannter (humaner IgG1) monoklonaler Antikörper. In einer Phase-II-Studie zeigte sich die Kombinationstherapie Olaratumab plus Doxorubicin gegenüber der alleinigen Behandlung mit Doxorubicin deutlich überlegen, vor allem im Hinblick auf das so genannte Gesamtüberleben. Damit ist eine Verlängerung des Lebens unabhängig von der Entwicklung, die die Krankheit nimmt, gemeint. Diese Verlängerung des Gesamtüberlebens führte zur Zulassung von Olaratumab sowohl in Europa als auch in den USA. Allerdings konnte dieser Vorteil in einer Phase III Folgestudie nicht bestätigt werden. Der Hersteller hat daraufhin das Medikament vom Markt genommen.
Weitere relevante Themen zur Therapie der Sarkome:
Therapie- und Nebenwirkungsmanagement
Die Zukunft wird hoffentlich weitere wirksame innovative Therapien für die Behandlung von Weichgewebesarkomen bringen. Doch damit die in der Regel oral einzunehmenden Therapien (Tabletten oder Kapseln) überhaupt wirken können, ist unter anderem die regelmäßige Einnahme entscheidend. Das heißt: Patienten müssen therapietreu sein, die Medikamente also zuverlässig wie verordnet einnehmen.
Doch Therapietreue (Adhärenz, Compliance) beinhaltet nicht nur das „Denken“ an die tägliche Einnahme der Tabletten oder Kapseln. Es beinhaltet auch eine umfassende Aufklärung und ein qualifiziertes Therapie- und Nebenwirkungsmanagement durch das Behandlungsteam. Führende Sarkom-Experten und Patientenorganisationen weltweit sind sich einig: Sollten Ärzte dies nicht leisten wollen oder können, sollten sie selbst keine Patienten mit diesen modernen Therapien behandeln. Im Wesentlichen geht es immer darum, dass Patienten möglichst lange von diesen Therapien profitieren – bei bestmöglicher Lebensqualität.

Behandlungsqualität
 Viele Patienten, die inzwischen länger mit der Diagnose „Weichgewebesarkom“ leben, haben wahre „Irrwege“ hinter sich, bevor sie letztendlich von erfahrenen Sarkom-Experten behandelt werden. Vielen ist heute klar: Hätten sie früher gewusst, dass es Sarkom-Zentren gibt und wären sie früher dorthin überwiesen worden, wäre ihre Erkrankungen schneller diagnostiziert und fachgerechter behandelt worden. Auch sähe die Prognose des einen oder anderen Patienten heute deutlich besser aus.
Viele Patienten, die inzwischen länger mit der Diagnose „Weichgewebesarkom“ leben, haben wahre „Irrwege“ hinter sich, bevor sie letztendlich von erfahrenen Sarkom-Experten behandelt werden. Vielen ist heute klar: Hätten sie früher gewusst, dass es Sarkom-Zentren gibt und wären sie früher dorthin überwiesen worden, wäre ihre Erkrankungen schneller diagnostiziert und fachgerechter behandelt worden. Auch sähe die Prognose des einen oder anderen Patienten heute deutlich besser aus.
Inzwischen gibt es zahlreiche Untersuchungen, die zeigen, dass eine zeitnahe Behandlung in interdisziplinären Sarkom-Zentren erhebliche Vorteile für die Patienten birgt, sowohl im Hinblick auf das Behandlungsergebnis als auch auf die Prognose. Daher ist es klare Empfehlung der internationalen Behandlungsrichtlinien sowie der Sarkom-Patientenorganisationen, dass Sarkome aufgrund ihrer Seltenheit in die Hände Sarkom-erfahrener Zentren/Mediziner gehören.
Zweitmeinung
 Bei Verdacht auf ein Weichgewebesarkom und vor einer wichtigen Therapieentscheidung (Operation, langfristige Behandlung) kann es sinnvoll sein, eine zweite ärztliche Meinung einzuholen. Zudem ist ein unabhängiger Zweitbefund z.B. in einem erfahrenen Sarkom-Zentrum immer dann ratsam, wenn der Patient berechtigte Zweifel an einer ersten Diagnose hat und/oder sich nicht gut beraten fühlt. Durch die zweite Meinung sollen Fehldiagnosen ausgeschlossen, Therapieoptionen abgeprüft und eventuell andere/neue Behandlungsmethoden aufgezeigt werden.
Bei Verdacht auf ein Weichgewebesarkom und vor einer wichtigen Therapieentscheidung (Operation, langfristige Behandlung) kann es sinnvoll sein, eine zweite ärztliche Meinung einzuholen. Zudem ist ein unabhängiger Zweitbefund z.B. in einem erfahrenen Sarkom-Zentrum immer dann ratsam, wenn der Patient berechtigte Zweifel an einer ersten Diagnose hat und/oder sich nicht gut beraten fühlt. Durch die zweite Meinung sollen Fehldiagnosen ausgeschlossen, Therapieoptionen abgeprüft und eventuell andere/neue Behandlungsmethoden aufgezeigt werden.
Nachsorge und Verlaufskontrolle
 Ziel der Nachsorge ist die frühzeitige Erkennung eines lokalen Rückfalles (Rezidiv) und einer Metastasierung. Beides tritt am häufigsten in den zwei bis drei Jahren nach Primärtherapie auf, kann aber auch noch nach zehn Jahren und später beobachtet werden. Bei der Nachsorge ist daher vor allem auf eine genaue Erhebung des lokalen Befundes sowie auf die Suche nach Metastasen zu achten.
Ziel der Nachsorge ist die frühzeitige Erkennung eines lokalen Rückfalles (Rezidiv) und einer Metastasierung. Beides tritt am häufigsten in den zwei bis drei Jahren nach Primärtherapie auf, kann aber auch noch nach zehn Jahren und später beobachtet werden. Bei der Nachsorge ist daher vor allem auf eine genaue Erhebung des lokalen Befundes sowie auf die Suche nach Metastasen zu achten.
Aussagekräftige Studiendaten zur Tumornachsorge bei Patienten mit Weichgewebesarkomen existieren leider nicht. Aktuelle Leitlinien der europäischen Fachgesellschaft empfehlen eine Nachsorge, die sich am individuellen Risiko des Patienten orientiert. So sollen Patienten, die operiert wurden und ein hoch- oder mittelgradiges Sarkom haben, alle drei bis vier Monate in den ersten zwei bis drei Jahren untersucht werden, bis zum fünften Jahr zweimal jährlich und anschließend einmal jährlich. Patienten mit niedriggradigem Sarkom sollen alle vier bis sechs Monate auf ein Lokalrezidiv untersucht werden, einschließlich eines CTs oder einer Röntgenuntersuchung des Oberkörpers in größeren Abständen in den ersten drei bis fünf Jahren, anschließend jährlich.
|
WICHTIG In seinem eigenen Interesse sollte jeder Sarkom-Patient auf eine langfristige und (je nach Erkrankungssituation) engmaschige Kontrolle bestehen! Sarkom-Experten empfehlen, Verlaufskontrollen auch noch weit über fünf Jahre hinaus durchzuführen, da Rückfälle durchaus auch noch nach etlichen Jahren auftreten können. |
Was Sie zum Thema Nachsorge wissen müssen? Wir haben 10 Tipps für Sarkom-Patienten zum Thema Nachsorge für Sie zusammengestellt.





